Według danych NFZ z 2024 r. aż 48% porodów odbyło się drogą cięcia cesarskiego. Odsetek różni się jednak w zależności od województwa – prym w porodach operacyjnych wiedzie województwo podkarpackie, natomiast na przeciwnym biegunie położone jest województwo pomorskie, w którym odsetek porodów siłami natury jest największy [1]. Niezależnie od trybu wykonania cięcia (elektywne lub cito), okres pooperacyjny wiąże się z wieloma niedogodnościami dla położnicy, zwłaszcza w kontekście karmienia piersią. Jednym z wyzwań położnych pracujących na odcinku położniczym i neonatologicznym jest prowadzenie opieki w sposób umożliwiający rozpoczęcie i utrzymanie laktacji.
Autor: Natalia Wyciślik-Piróg
Uznaje się, że skóra noworodka pozbawiona jest wszelkich skaz i zmian, jednak w praktyce okazuje się to rzadkością. Przyczyną jest niedojrzałość układu powłokowego, na co nakłada się działanie niekorzystnych czynników zewnętrznych, jak: mocz, kał, kosmetyki, środki piorące, suche powietrze, promienie ultrafioletowe. Ponadto struktura skóry noworodka ma luźną budowę, co czyni naskórek podatny na otarcia i inne uszkodzenia mechaniczne, wykwity, wysypki, plamy i stany zapalne. Niektóre zmiany skórne, jak np. rumień toksyczny czy trądzik, uznawane są za fizjologiczne. Inne, jak np. wykwity alergiczne czy grudkowa wysypka, są oznakami dermatoz i wymagają konsultacji lekarskiej. Należy zatem uważnie obserwować skórę dziecka, stosować wyłącznie kosmetyki dedykowane najmłodszej grupie wiekowej, a także dbać o dokładne oczyszczanie miejsc narażonych na kontakt z moczem, kałem czy mlekiem, głównie krocza, szyi i karku. Właściwe nawyki pielęgnacyjne stanowią pierwszy czynnik prewencyjny dla chorób skóry u noworodków i niemowląt, a edukację i instruktaż w zakresie poszczególnych zabiegów higienicznych powinna przeprowadzić położna środowiskowa w trakcie wizyt patronażowych lub przedporodowych wizyt edukacyjnych.
Odparzenia pieluszkowe to jeden z najczęściej spotykanych problemów skórnych u noworodków i niemowląt. Pojawiają się u dzieci niezależnie od umiejętności rodziców w zakresie utrzymania higieny krocza, a leczenie zachowawcze nie zawsze przynosi oczekiwane rezultaty. Przyczyny odparzeń należy upatrywać w niedojrzałości skóry malucha, zwłaszcza pod kątem luźnego połączenia poszczególnych warstw naskórka oraz cienkiej lub wręcz braku bariery hydro- lipidowej, co predysponuje do powstawania pęcherzy, otarć, zaczerwienień i pęknięć. Położna środowiskowa podczas wizyt patronażowych ma obowiązek m.in. ocenić skórę pośladków, zaznajomić rodziców z działaniami profilaktycznymi, a także interweniować w sytuacjach wymagających konsultacji lekarskiej. Leczeniem farmakologicznym odparzeń pieluszkowych zajmuje się pediatra lub – w cięższych przypadkach – dermatolog dziecięcy.
Okres połogu obejmuje pierwsze 6–8 tygodni po porodzie i wiąże się z dynamicznymi zmianami zachodzącymi w organizmie kobiety. Celem połogu jest przywrócenie stanu układów narządów matki do stanu sprzed ciąży, a w szczególny sposób układu moczowo-płciowego oraz skóry krocza. Aby proces ten mógł nastąpić, kobieta musi zmierzyć się z licznymi dolegliwościami i dyskomfortem, choć u każdej z nich nasilenie objawów przybiera indywidualnie warunkowaną intensywność. Jedną z przyczyn dyskomfortu świeżo upieczonej matki jest obecność odchodów połogowych (lochia), dzięki którym macica sygnalizuje proces gojenia się rany po usuniętej jednostce matczyno-płodowej, czyli łożysku.
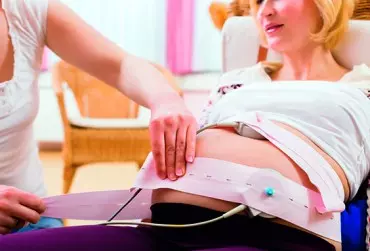
Badanie kardiotokograficzne (KTG) stanowi graficzny zapis relacji między akcją skurczową mięśnia macicy (tokografia) a tętnem płodu (kardiografia). Na podstawie wyników kardiotokografii oraz badań dodatkowych, jak ultrasonografia czy badania laboratoryjne, klinicyści oraz położne podejmują odpowiednie decyzje dotyczące dalszego postępowania u pacjentki ciężarnej. Należy pamiętać, że uprawnienia do wykonania badania kardiotokograficznego oraz jego interpretacji posiadają wszystkie położne legitymujące się ukończonymi studiami I stopnia na kierunku położnictwo oraz położne, które ukończyły kurs „Monitorowanie dobrostanu płodu w czasie ciąży i podczas porodu dla położnych”.
Skóra stanowi układ powłokowy, którego powierzchnia może wynosić nawet 2 m2, składający się
z trzech głównych elementów – naskórka, skóry właściwej oraz tkanki podskórnej. W obrębie samych warstw wyróżnia się dodatkowe struktury o luźnym połączeniu, co czyni skórę najmłodszych wrażliwą na wszelkie otarcia oraz błędy pielęgnacyjne. Ponadto skóra noworodków i niemowląt charakteryzuje się wieloma różnicami w porównaniu ze skórą dorosłego człowieka, a różnice zaznaczone są tym silniej, im młodsze jest niemowlę. Z uwagi na liczne problemy skórne o niespecyficznej symptomologii, dermatologia dziecięca jest niezwykle wymagającą dziedziną medycyny.
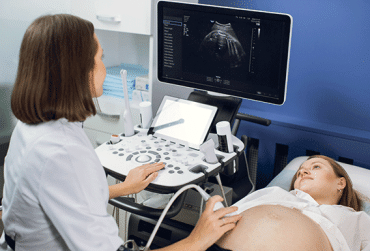
Ultrasonografia w ciągu minionych 30 lat zyskała miano nieinwazyjnej, taniej i precyzyjnej metody diagnostycznej, przez co jest chętnie wykorzystywana przez lekarzy niemal we wszystkich dziedzinach i specjalizacjach medycyny. Jej zaletą jest możliwość obrazowania tkanek na różnych głębokościach, co ogranicza konieczność ekspozycji pacjenta na promieniowanie rentgenowskie. Dzięki 256-stopniowej skali szarości, a nawet funkcji obrazowania w trój- i czterowymiarze, ultrasonografia daje możliwość obrazowania prawie wszystkich tkanek, za wyjątkiem struktur osłoniętych kośćmi czy wypełnionych powietrzem. Od 2019 roku badanie mogą wykonywać także położne, ukończywszy studia II stopnia na kierunku położnictwa, bez konieczności ukończenia dodatkowego kursu specjalistycznego [1, 2].
Zgodnie z przyjętą definicją, kolka niemowlęca to regularnie nawracające epizody płaczu u zdrowych niemowląt. W jej diagnozowaniu pomaga reguła trójek – objawy występują przez minimum 3 godziny, 3 razy w tygodniu, przez 3 miesiące. Jest to jeden z najczęstszych problemów, z jakimi mierzą się niemowlęta i ich rodzice, a szczególnie dotkliwie odczuwalny jest w przypadku pierwszego rodzicielstwa. Kolka objawia się epizodami niepokoju, nieutulonego płaczu oraz dyskomfortu w jamie brzusznej malucha, a jej łagodzenie jest bardzo trudne. Istotnym elementem patogenezy schorzenia jest występujący fizjologicznie u najmłodszych dzieci refluks żołądkowo-przełykowy (GER). W zależności od stopnia nieszczelności wpustu żołądka, objawy refluksu, a w następstwie także kolki niemowlęcej, mogą być mniej lub bardziej dokuczliwe. Dużą rolę w diagnozowaniu oraz wspieraniu rodziców w walce z kolką odgrywa położna [1].
Zaburzenia dojrzewania bariery naskórkowej są częstym problemem obserwowanym u noworodków i niemowląt, zwłaszcza przedwcześnie urodzonych. Dzieje się tak dlatego, że skóra tworząca układ powłokowy jest największym pod względem powierzchni narządem w organizmie człowieka (u dorosłych zajmuje powierzchnię od 1,6 do 2 m2), a jej pełen rozwój zajmuje nawet 36 miesięcy. W tym czasie dochodzi do szeregu zmian w obrębie warstw skóry, przez co nabiera ona odporności na czynniki zewnętrzne (w tym fizyczne i chemiczne), a także nabywa pełnych zdolności barierowych i regulujących homeostazę. W szczególny sposób na problemy związane z zaburzeniami dojrzewania bariery naskórkowej narażone są noworodki przedwcześnie urodzone, gdyż niedojrzałość dotyczy każdego narządu, również skóry, która jest cienka i podatna na uszkodzenia, a jej płaszcz hydrolipidowy jest wyjątkowo podatny na ścieranie [1, 2].
Pierwsze dni połogu są zwykle dla kobiety czasem trudnym i obciążającym zarówno pod względem fizycznym, jak i emocjonalnym. Podwaliną prawidłowego przebiegu okresu poporodowego jest odpowiednia modyfikacja hormonalna matki, czego efektem jest wzniecenie procesu inwolucji macicy, inicjacja więzi z noworodkiem, a także rozpoczęcie produkcji pokarmu. Obecnie kładzie się duży nacisk na karmienie naturalne, co z jednej strony przyczynia się do wspierania rozwoju noworodka oraz wspomagania przebiegu połogu, lecz z drugiej strony wywiera na matkach silną presję psychiczną, co często skutkuje obniżonym nastrojem w sytuacji niepowodzenia. Niezwykle istotną rolę odgrywa w tym czasie położna, która swoim ciepłym, życzliwym i profesjonalnym podejściem pomaga matce w wypełnianiu ról rodzicielskich.
Atopowe zapalenie skóry (w skrócie AZS) to częsta przypadłość niemowląt, dzieci, a także dorosłych. W klasyfikacji chorób widnieje jako dermatoza przebiegająca z okresami zaostrzenia i remisji, charakteryzująca się liszajowaceniem skóry oraz uporczywym swędzeniem. Podlega leczeniu poprzez łagodzenie objawów, obecnie jest jednak uznawana za nieuleczalną. Można kontrolować jej przebieg poprzez zastosowanie maści i kremów nawilżających. Według statystyk schorzenie może dotykać nawet 20% populacji, z czego tylko u 25% chorych objawy pojawiają się w wieku dorosłym. W pozostałych przypadkach AZS u osób dorosłych jest konsekwencją zachorowania w dzieciństwie, mimo tendencji do ustępowania choroby wraz z wiekiem [1, 2].
Jeśli chodzi o zapobieganie chorobom zakaźnym u dzieci, nasze postępowanie powinno rozpoczynać się wcale nie w momencie, gdy dziecko się urodzi, a znacznie wcześniej. Przygotowując się do zajścia w ciążę, warto skontrolować stan zdrowia, a odbycie zwykłej wizyty kontrolnej u lekarza ginekologa to absolutna podstawa. Przed tak ważnym przedsięwzięciem, jakim jest macierzyństwo, warto zajrzeć do książeczki zdrowia (lub karty szczepień) i upewnić się, czy nasz własny kalendarz szczepień jest kompletny.